¿Qué es una reparación de testículo no descendido?
Los testículos comienzan a desarrollarse en los bebés varones antes de que nazcan y normalmente caen al escroto durante los últimos meses antes del nacimiento. En algunos casos, sin embargo, uno o ambos testículos no descienden correctamente.
En aproximadamente el 80 por ciento de estos casos, los testículos de un niño caerán a su posición correcta dentro del escroto al tercer mes después del nacimiento sin requerir tratamiento.
Cuando los testículos no descienden en los primeros meses, la afección se conoce como criptorquidia. Es probable que un médico recomiende una cirugía para corregir la ubicación del testículo que no ha caído en el escroto.
Este procedimiento se llama orquiopexia u orquidopexia. Estas reparaciones deberían ocurrir idealmente entre seis meses y un año después del nacimiento, según una revisión sistemática.
¿Por qué se realiza una reparación de testículo no descendido?
La orquiopexia se realiza para corregir la criptorquidia, una condición en la que uno o ambos testículos no han descendido a su posición correcta en el escroto.
Si no se trata, la criptorquidia puede provocar infertilidad y puede aumentar el riesgo de cáncer testicular. Los testículos no descendidos también se asocian con hernias en la ingle.
Es importante corregir la criptorquidia en su hijo para minimizar los riesgos.
Para los hombres adultos cuyos testículos no descendidos no se corrigieron durante la infancia, las opciones quirúrgicas pueden variar.
En tales casos, el tejido testicular puede no ser funcional y puede conllevar un mayor riesgo de cáncer testicular. Por lo tanto, su médico puede recomendar la extirpación completa de los testículos no descendidos. A esto se le llama orquiectomía.
¿Cómo me preparo para una reparación de testículo no descendido?
La orquiopexia se realiza bajo anestesia general, que incluye ciertas reglas para comer y beber en las horas previas al procedimiento. Su médico le dará instrucciones específicas a seguir.
Si bien es posible que los niños pequeños no se den cuenta de que van a someterse a una cirugía, los niños mayores pueden ponerse nerviosos antes del procedimiento.
Es posible que se sientan especialmente nerviosos si usted, como padre, se siente preocupado, por lo que es aconsejable informarse sobre el procedimiento de antemano para que se sienta cómodo.
¿Qué sucede durante una reparación de testículo no descendido?
La orquiopexia generalmente se realiza de forma ambulatoria, lo que significa que su hijo puede irse a casa el mismo día del procedimiento. Sin embargo, es posible que su hijo deba permanecer en el hospital durante la noche si surgen complicaciones.
Como padre, firmará formularios de consentimiento para la cirugía mientras se prepara a su hijo en el área de tratamiento.
La preparación implica iniciar un acceso intravenoso, o una vía intravenosa, en una vena del brazo o la pierna de su hijo. Es posible que sientan un dolor leve cuando se inserta la vía intravenosa, pero se acaba rápidamente. En algunos casos, es posible que se duerma a su hijo antes de que le coloquen una vía intravenosa.
Cuando sea el momento de comenzar la cirugía, un anestesiólogo inyectará un anestésico general en la vía intravenosa. Esto asegura que su hijo duerma profundamente durante todo el procedimiento.
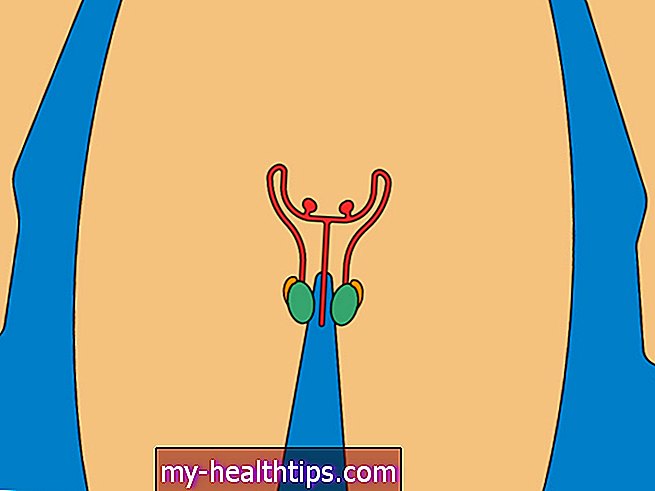
Una vez que su hijo se duerma, el cirujano le hará un pequeño corte en la ingle. A continuación, localizarán el testículo, que se une al escroto mediante un trozo de tejido llamado gubernaculum.
El cirujano puede hacer pequeños cortes para ajustar tanto el gubernaculum como posiblemente otra pieza llamada cordón espermático.
El testículo está atado al cuerpo por el cordón espermático, que está formado por vasos sanguíneos y conductos deferentes, y está rodeado por un músculo llamado cremaster. Al liberar el cordón de sus accesorios circundantes, el cirujano gana la longitud necesaria para llegar al escroto.
A continuación, el cirujano hará otro pequeño corte en el escroto, creando una pequeña bolsa. Luego, el cirujano empujará suavemente el testículo hacia el escroto y lo coserá firmemente en su lugar.
Una vez hecho esto, el cirujano cerrará ambas heridas quirúrgicas con suturas o puntos que eventualmente se disolverán por sí solas.
Su hijo se despertará en una sala de recuperación donde el personal puede controlar sus signos vitales y estar atento a las complicaciones.
Es probable que pueda ver y consolar a su hijo en esta etapa. Una vez que estén estables, puedes llevarlos a casa.
¿Cuáles son los riesgos de una reparación de testículo no descendido?
Como todas las cirugías, la orquiopexia conlleva los siguientes riesgos:
- sangrado excesivo
- dolor severo
- infección en el sitio de la incisión quirúrgica
- una reacción adversa a la anestesia
En la orquiopexia, también existe un ligero riesgo de daño a los testículos o los tejidos circundantes.
En casos raros, el cirujano puede encontrar que el testículo no descendido es anormal o que ha muerto debido a la falta de suministro de sangre. Esto a menudo requiere la extirpación de todo el testículo.
Si ninguno de los testículos funciona, el cirujano lo derivará a un especialista en hormonas para un tratamiento adicional.
¿Qué sucede después de una reparación de testículo no descendido?
Aunque se trata de un procedimiento ambulatorio, su cirujano puede recomendar menos actividad o posiblemente reposo en cama durante unos días después.
Es posible que su hijo deba evitar actividades extenuantes durante al menos un mes para que el escroto tenga tiempo suficiente para sanar.
Se desaconsejan especialmente las actividades que pueden ejercer una presión adicional sobre el escroto, como montar en triciclo o jugar en un caballito de balancín.
El médico de su hijo programará visitas de seguimiento periódicas para asegurarse de que el testículo se esté desarrollando y funcionando en el escroto.
A medida que su hijo crezca, su médico le enseñará cómo hacerse un autoexamen del escroto y los testículos. Esto es importante, ya que los antecedentes de testículos no descendidos conllevan un riesgo ligeramente mayor de cáncer de testículo.
















.jpg)





