Incluimos productos que creemos que son útiles para nuestros lectores. Si compra a través de los enlaces de esta página, es posible que ganemos una pequeña comisión. Este es nuestro proceso.
¿Qué es la enfermedad vascular periférica?
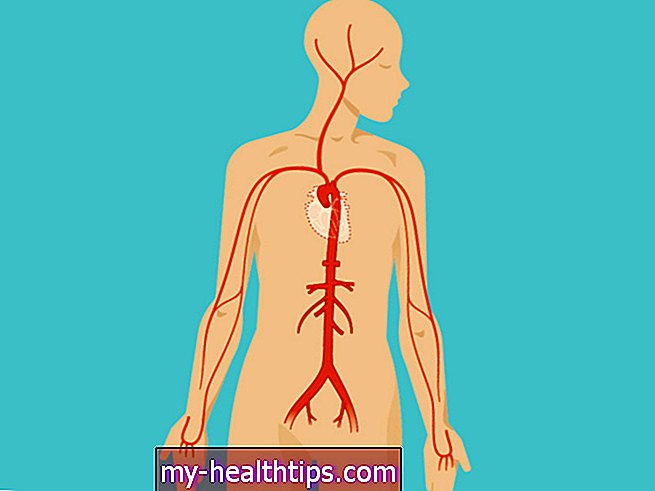
La enfermedad vascular periférica (PVD) es un trastorno de la circulación sanguínea que hace que los vasos sanguíneos fuera del corazón y el cerebro se estrechen, bloqueen o tengan espasmos. Esto puede ocurrir en sus arterias o venas. La PVD generalmente causa dolor y fatiga, a menudo en las piernas, y especialmente durante el ejercicio. El dolor suele mejorar con el reposo.
También puede afectar los vasos que suministran sangre y oxígeno a su:
- brazos
- estómago e intestinos
- riñones
En la EVP, los vasos sanguíneos se estrechan y el flujo sanguíneo disminuye. Esto puede deberse a la arteriosclerosis o al "endurecimiento de las arterias", o puede deberse a espasmos en los vasos sanguíneos. En la arteriosclerosis, las placas se acumulan en un vaso y limitan el flujo de sangre y oxígeno a sus órganos y extremidades.
A medida que avanza el crecimiento de la placa, se pueden formar coágulos y bloquear completamente la arteria. Esto puede provocar daños en los órganos y la pérdida de los dedos de las manos, los pies o las extremidades, si no se trata.
La enfermedad arterial periférica (EAP) se desarrolla solo en las arterias, que transportan la sangre rica en oxígeno fuera del corazón. Según los CDC, aproximadamente del 12 al 20 por ciento de las personas mayores de 60 años desarrollan PAD, aproximadamente 8.5 millones de personas en los Estados Unidos. La PAD es la forma más común de PVD, por lo que los términos se usan a menudo para referirse a la misma condición.
PVD también se conoce como:
- arteriosclerosis obliterante
- insuficiencia arterial de las piernas
- claudicación
- claudicación intermitente
¿Qué es la enfermedad arterial periférica? »
¿Cuáles son los tipos de PVD?
Los dos tipos principales de PVD son PVD funcional y orgánico.
PVD funcional significa que no hay daño físico en la estructura de sus vasos sanguíneos. En cambio, sus vasos se ensanchan y estrechan en respuesta a otros factores como las señales cerebrales y los cambios de temperatura. El estrechamiento hace que disminuya el flujo sanguíneo.
La PVD orgánica implica cambios en la estructura de los vasos sanguíneos, como inflamación, placas y daño tisular.
¿Qué causa la PVD?
PVD funcional
Sus vasos se ensanchan y estrechan naturalmente en respuesta a su entorno. Pero en la PVD funcional, sus vasos exageran su respuesta. La enfermedad de Raynaud, cuando el estrés y las temperaturas afectan el flujo sanguíneo, es un ejemplo de PVD funcional.
Las causas más comunes de PVD funcional son:
- estrés emocional
- temperaturas frías
- operar maquinaria o herramientas vibratorias
- drogas
PVD orgánico
PVD orgánico significa que hay un cambio en la estructura de sus vasos sanguíneos. Por ejemplo, la acumulación de placa por arteriosclerosis puede hacer que sus vasos sanguíneos se estrechen. Las causas principales de la PVD orgánica son:
- de fumar
- Alta presión sanguínea
- diabetes
- colesterol alto
Las causas adicionales de la EVP orgánica incluyen lesiones extremas, músculos o ligamentos con estructuras anormales, inflamación de los vasos sanguíneos e infección.
¿Cuáles son los factores de riesgo de PVD?
Existen numerosos factores de riesgo para la EVP.
Tiene un mayor riesgo de PVD si:
- tiene más de 50 años
- tienen sobrepeso
- tiene colesterol anormal
- tiene antecedentes de enfermedad cerebrovascular o accidente cerebrovascular
- tiene una enfermedad del corazón
- tiene diabetes
- tiene antecedentes familiares de colesterol alto, presión arterial alta o PVD
- tiene presión arterial alta
- tiene enfermedad renal en hemodiálisis
Las opciones de estilo de vida que pueden aumentar su riesgo de desarrollar PVD incluyen:
- no hacer ejercicio físico
- los malos hábitos alimenticios
- de fumar
- el consumo de drogas
Desglose de los riesgos de la PVD en todo el mundo
Desglose global de los factores de riesgo de enfermedad vascular periférica | HealthGrove¿Cuáles son los síntomas de la PVD?
Para muchas personas, los primeros signos de PVD comienzan de forma lenta e irregular. Es posible que sienta molestias como fatiga y calambres en las piernas y los pies que empeoran con la actividad física debido a la falta de flujo sanguíneo.
Otros síntomas de PVD incluyen:
Informe a su médico si tiene algún síntoma de PVD. Estos síntomas comúnmente se descartan como resultado del envejecimiento, pero el diagnóstico y el tratamiento retrasados pueden causar más complicaciones. En casos extremos de pérdida de sangre, puede ocurrir gangrena o tejido muerto. Si de repente desarrolla una extremidad fría, dolorosa y pálida con pulso débil o sin pulso, esta es una emergencia médica. Necesitará tratamiento lo antes posible para evitar complicaciones graves y amputaciones.
Claudicación
El síntoma más común de PVD y PAD es la claudicación. La claudicación es el dolor de los músculos de las extremidades inferiores al caminar. Puede notar el dolor cuando camina más rápido o recorre largas distancias. Por lo general, desaparece después de un descanso. Cuando vuelve el dolor, puede que tarde el mismo tiempo en desaparecer.
La claudicación ocurre cuando no hay suficiente flujo sanguíneo a los músculos que está usando. En la EVP, los vasos estrechos solo pueden suministrar una cantidad limitada de sangre. Esto causa más problemas durante la actividad que en reposo.
A medida que progresa su PAD, los síntomas aparecerán con mayor frecuencia y empeorarán. Eventualmente, incluso puede experimentar dolor y fatiga durante el descanso. Pregúntele a su médico acerca de los tratamientos para ayudar a mejorar el flujo sanguíneo y disminuir el dolor.
¿Cuáles son las complicaciones de la EVP?
Las complicaciones de la EVP no diagnosticada y no tratada pueden ser graves e incluso poner en peligro la vida. El flujo sanguíneo restringido de PVD puede ser una señal de advertencia de otras formas de enfermedad vascular.
Las complicaciones de la PVD pueden incluir:
- muerte del tejido, que puede provocar la amputación de una extremidad
- impotencia
- piel pálida
- dolor en reposo y con movimiento
- dolor severo que restringe la movilidad
- heridas que no cicatrizan
- infecciones potencialmente mortales de los huesos y el torrente sanguíneo
Las complicaciones más graves involucran a las arterias que llevan sangre al corazón y al cerebro. Cuando estos se obstruyen, pueden provocar un ataque cardíaco, un derrame cerebral o la muerte.
¿Cómo se diagnostica la PVD?
El diagnóstico temprano es el primer paso para un tratamiento exitoso y puede prevenir complicaciones potencialmente mortales.
Informe a su médico si tiene alguno de los síntomas clásicos de PVD, como claudicación. Su médico también le preguntará acerca de su historial médico y le realizará un examen físico. El examen físico puede incluir medir los pulsos en sus piernas y pies. Si su médico escucha un silbido a través de su estetoscopio, podría significar un vaso sanguíneo estrecho.
Pueden solicitar pruebas más específicas para diagnosticar PVD. Estas pruebas incluyen:
¿Cómo se trata la PVD?
Los dos objetivos principales del tratamiento de la EVP son detener la progresión de la enfermedad y ayudarlo a controlar el dolor y los síntomas para que pueda permanecer activo. Los tratamientos también reducirán su riesgo de complicaciones graves.
El tratamiento de primera línea generalmente implica modificaciones en el estilo de vida. Su médico le sugerirá un programa de ejercicio regular que incluya caminar, una dieta balanceada y perder peso.
Si fuma, debe dejar de hacerlo. Fumar provoca directamente una reducción del flujo sanguíneo en los vasos. También hace que la PVD empeore y aumenta el riesgo de sufrir un ataque cardíaco y un derrame cerebral.
Si los cambios en el estilo de vida por sí solos no son suficientes, es posible que necesite medicamentos. Los medicamentos para PVD incluyen:
- cilostazol o pentoxifilina para aumentar el flujo sanguíneo y aliviar los síntomas de la claudicación
- clopidogrel o aspirina diaria para reducir la coagulación sanguínea
- atorvastatina, simvastatina u otras estatinas para reducir el colesterol alto
- inhibidores de la enzima convertidora de angiotensina (ECA) para reducir la presión arterial alta
- medicamentos para la diabetes para controlar el azúcar en sangre, si tiene diabetes
Los bloqueos importantes de las arterias pueden requerir cirugía como angioplastia o cirugía vascular. La angioplastia es cuando su médico inserta un catéter o un tubo largo en su arteria. Un globo en la punta del catéter se infla y abre la arteria. En algunos casos, su médico colocará un pequeño tubo de alambre en la arteria, llamado stent, para mantenerla abierta.
La cirugía vascular permite que la sangre pase por alto el área estrecha a través de un injerto venoso.
¿Cuál es la perspectiva para un diagnóstico de PVD?
Si se diagnostica temprano, muchos casos de PVD responderán a los tratamientos de estilo de vida. Una forma de medir la mejora es medir qué tan lejos puede caminar sin dolor. Con un tratamiento eficaz, debería poder aumentar gradualmente la distancia.
Comuníquese con su médico si sus síntomas empeoran o si experimenta alguno de los siguientes:
- las piernas se ven pálidas o azules
- las piernas se enfrían
- dolor en el pecho acompaña al dolor en las piernas
- las piernas se ponen rojas, hinchadas o calientes
- Aparecen nuevas llagas o úlceras que no cicatrizan
- fiebre, escalofríos, debilidad u otros signos de infección
Cómo el PVD impacta a las personas de todo el mundo
Impacto de la enfermedad vascular periférica en el mundo | HealthGroveCómo prevenir la PVD
Puede reducir su riesgo de desarrollar PVD mediante un estilo de vida saludable. Esto incluye:
- evitando fumar
- controlar su nivel de azúcar en sangre, si tiene diabetes
- establecer una meta de ejercicio de 30 minutos al día, cinco veces a la semana
- trabajando para reducir el colesterol y la presión arterial
- llevar una dieta saludable baja en grasas saturadas
- mantener su peso a un nivel saludable
Hable con su médico si experimenta síntomas de PVD. El diagnóstico temprano puede ayudarlo a usted y a su médico a encontrar formas de reducir sus síntomas y aumentar la efectividad de su tratamiento.
Cómo comer de forma saludable para alcanzar sus objetivos de fitness »